Chronischer Schmerz
Chronischer Schmerz – also über drei Monate anhaltender oder wiederkehrender Schmerz – betrifft 20 % der Bevölkerung.6 Zentrale Ziele einer Therapie sind die Schmerzreduktion und eine Verbesserung der Lebensqualität. Beides kann medizinisches Cannabis Studien zufolge leisten.7
Bellnier et al. 2018
Preliminary evaluation of the efficacy, safety, and costs associated with the treatment of chronic pain with medical cannabis7
In der Studie wurde die Wirksamkeit von medizinischem Cannabis und einer eventuell damit einhergehenden Möglichkeit zur Reduktion der Opioiddosis bei Cannabis-naiven Patienten mit chronischen Schmerzen untersucht. Zur Erfassung wurden Fragebögen verwendet und die Schmerzen auf einer Skala eingestuft.
| Art der Studie: | Retrospektive Mirror-Image-Studie |
| Studiendesign: |
|
| Studiendauer: | 3 Monate |
| Studienendpunkte: |
Primäre Endpunkte: Sekundäre Endpunkte:
|
Ergebnisse
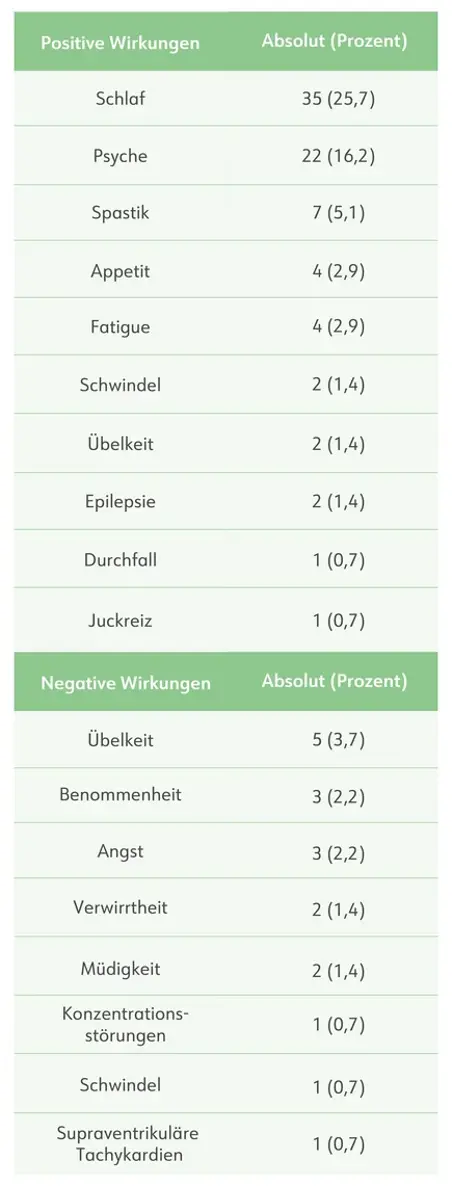
- Signifikante Verbesserung der Lebensqualität von 36 auf 64 Punkte (EQ-5D; p < 0,0001 )
Veränderung der Lebensqualität (EQ-5D Score) nach 3 Monaten Therapie im Vergleich zur Baseline
-
Signifikante Verbesserung aller Schmerz-Deskriptoren (PQAS; paroxysmal, oberflächlich, tief, unangenehm; p < 0,0001)
Auswertung der Schmerzqualität (Baseline vs. 3 Monate nach Behandlung) auf einer Skala von 1 bis 10.
- Signifikante Reduktion des Opioidgebrauchs in Morphin-Äquivalenten pro Tag um durchschnittlich 75 % (p < 0,05)
- Signifikante Reduktion der Rezeptkosten um durchschnittlich 32 % (p < 0,05)
Verträglichkeit
- Medizinisches Cannabis war im Allgemeinen gut verträglich, anfängliche Nebenwirkungen waren u. a. trockener Mund, Schwindel und vermehrter Appetit
- Mundtrockenheit als einzige berichtete Nebenwirkung nach 3 Monaten Therapie bei 10 % der Probanden
Fazit
Die Cannabistherapie reduzierte zahlreiche Schmerzqualitäten, verbesserte die Lebensqualität und reduzierte den Opioidgebrauch bei gleichzeitiger Reduktion der Rezeptkosten für Analgetika
Ware et al. 2015
Cannabis for the Management of Pain: Assessment of Safety Study (COMPASS)8
Die prospektive Kohortenstudie untersuchte die Sicherheit und Wirksamkeit von medizinischem Cannabis bei Patienten mit moderaten bis schweren chronischen nicht-Tumorschmerzen, bei denen konventionelle Therapien medizinisch ungeeignet oder unzureichend waren.
65,6 % der Patienten in der Cannabis Gruppe gebrauchten bei Eintritt in die Studie bereits Cannabis, weitere 27 % dieser Gruppe waren ehemalige Cannabis-Konsumenten.
| Art der Studie: | Prospektive Kohortenstudie zur Sicherheit |
| Studiendesign: |
|
| Studiendauer: | 1 Jahr |
| Studienendpunkte: |
Primärer Endpunkt:
Sekundäre Wirksamkeitsendpunkte:
|
Ergebnisse
Primärer Endpunkt: Verträglichkeit
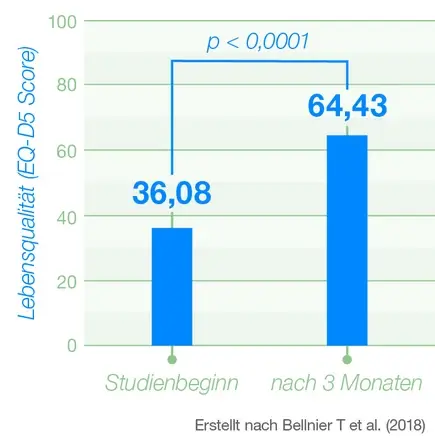
- Kein Unterschied für das Risiko schwerer Nebenwirkungen zwischen den Gruppen (Incidence Rate Ratio: 1,08)
- Keines der schwerwiegenden unerwünschten Ereignisse wurde nach Beurteilung der behandelnden Ärzte „mit Sicherheit“/„mit hoher Wahrscheinlichkeit“ durch Cannabis verursacht (sehr wahrscheinlich kein kausaler Zusammenhang zwischen Cannabisgebrauch und schweren Nebenwirkungen)
- Höheres Risiko für milde bis moderate Nebenwirkungen mit medizinischem Cannabis (818 berichtete Nebenwirkungen unter Cannabis vs. 571 unter Kontrolle; Incidence Rate Ratio: 1,73), mediane Inzidenzrate:
- 3 Ereignisse/Teilnehmer unter Cannabis vs.
- 2 Ereignisse/Teilnehmer unter Kontrolle
- Kein signifikant unterschiedliches Risiko für das Auftreten von ≥ 1 Nebenwirkung
- Nicht-schwerwiegende AEs in der Cannabis-Gruppe, die >1 x auftraten und sehr wahrscheinlich im Zusammenhang mit Cannabis-Gebrauch stehen:
- Schläfrigkeit
- Gedächtnisverlust
- Husten
- Übelkeit
- Schwindel
- Euphorie
- Extremes Schwitzen
- Paranoia
- Sicherheitsprofil als angemessen bewertet
Unbereinigte Inzidenz Rate Ratios nicht-schwerwiegender unerwünschter Ereignisse nach Organklasse.
Sekundäre Endpunkte:
- Signifikante Verbesserungen in allen neurokognitiven Subtests nach 6 und 12 Monaten, nach statistischer Korrektur kein Unterschied zwischen Cannabis- und Kontroll-Gruppe nach 1 Jahr
- Signifikant größere Verbesserung der physischen Dimension der Lebensqualität über 1 Jahr
- Nach 6 Monaten: unter Cannabis 2,36 Punkte mehr als Kontrolle (95 % KI: 0,84–3,88)
- Nach 1 Jahr: unter Cannabis 1,62 Punkte mehr als Kontrolle (95 % KI: 0,10–3,14)
- Signifikante Verbesserung der durchschnittlichen Schmerzintensität (Veränderung Cannabis vs. Kontrolle: 0,74 Punkte)
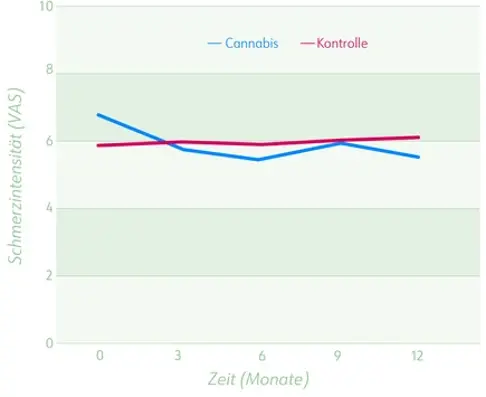
Veränderungen der durchschnittlichen Schmerzintensität über 1 Jahr (nur Patienten mit vollständigen Daten zu allen Zeitpunkten, Cannabis: n = 145, Kontrolle: n = 157).
Bialas et al. 2019, Schmerz
Cannabispräparate bei chronischen Schmerzen: Indikationen, Präparateauswahl, Wirksamkeit und Sicherheit – Erfahrungen der saarländischen Schmerztherapeuten9
Die Befragung mittels selbstentwickeltem Fragebogen richtete sich an saarländische Schmerztherapeuten und untersuchte deren Erfahrungen beim Verordnen von medizinischem Cannabis an Patienten mit tumorbedingten und nicht-tumorbedingten chronischen Schmerzen.
| Art der Studie: | Retrospektive Befragung von Schmerztherapeuten |
| Studiendesign: | Ausfüllen eines selbstentwickelten Fragebogens durch Schmerztherapeuten |
| Erhobene Daten: | Erhobene Patientendaten:
|
Ergebnisse
- Von 20 befragten Schmerztherapeuten verordneten 13 Ärzte Cannabispräparate
- Gründe für eine Verschreibung waren:
- Ausgeschöpfte etablierte Therapien (73 %),
- Patientenwunsch (63 %),
- Reduktion anderer Medikamente wie Opioide (32 %),
- Etablierte Therapien waren nicht zumutbar (26 %)
- Verordnung von Dronabinol bei 95 % der Patienten
- Schmerztyp war in 35 % der Fälle nozizeptiv, in 34 % neuropathisch, in 29 % nozizeptiv-neuropathisch und in 13 % noziplastisch
- Klinisch relevante Schmerz- oder Symptomreduktion bei 71 % der Patienten, 29 % der Patienten brachen Therapie aufgrund von fehlendem Erreichen des Therapieziels ab
Verträglichkeit
- Therapieabbruch aufgrund von Nebenwirkungen bei 12 % der Patienten
- Übelkeit und Benommenheit waren häufigste Nebenwirkungen
Positive Wirkungen auf nicht-schmerzhafte Symptome und zum Therapieabbruch führende Nebenwirkungen (n = 136).